ಪರಿಚಯ
ಕ್ಷಯ ರೋಗವು (Tuberculosis) ಒಂದು ಬ್ಯಾಕ್ಟೀರಿಯಾ ಸೋಂಕು. ಕ್ಷಯರೋಗವು ‘ಮೈಕೋಬ್ಯಾಕ್ಟೀರಿಯಂ ಟ್ಯೂಬರ್ ಕ್ಯುಲೋಸಿಸ್’ (Mycobacterium tuberculosis) ಎಂಬ ಸೂಕ್ಷ್ಮ ಜೀವಾಣು ಬ್ಯಾಕ್ಟೀರಿಯಾದಿಂದ ಉಂಟಾಗುತ್ತದೆ.
- ಶ್ವಾಸಕೋಶದ ಟಿಬಿ (Pulmonary TB): ಶೇಕಡಾ 80% ಕ್ಕಿಂತ ಹೆಚ್ಚು ಪ್ರಕರಣಗಳಲ್ಲಿ, ಈ ಬ್ಯಾಕ್ಟೀರಿಯಾವು ನೇರವಾಗಿ ಮನುಷ್ಯನ ಶ್ವಾಸಕೋಶದ (Lungs) ಮೇಲೆ ದಾಳಿ ಮಾಡುತ್ತದೆ.
- ಶ್ವಾಸಕೋಶೇತರ ಟಿಬಿ (Extrapulmonary TB): ರಕ್ತದ ಹರಿವಿನ ಮೂಲಕ ಈ ಬ್ಯಾಕ್ಟೀರಿಯಾ ಮೆದುಳು (Brain), ಮೂಳೆಗಳು (Bones), ಕೀಲುಗಳು (Joints), ಕರುಳು (Intestine), ಮೂತ್ರಪಿಂಡ (Kidney) ಮತ್ತು ಬೆನ್ನುಮೂಳೆಗೂ (Spine) ಹರಡಬಲ್ಲದು.
ಕ್ಯಾನ್ಸರಿನಿಂದ ನಿಮ್ಮ ಮಗಳ ಭವಿಷ್ಯವನ್ನು ಸುರಕ್ಷಿತಗೊಳಿಸುವ ಲಸಿಕೆ ಬಗ್ಗೆ ತಿಳಿಯಲು ಇಲ್ಲಿ ಓದಿ…
Tuberculosis ಎಂದರೇನು?
ಕ್ಷಯರೋಗ (TB – Tuberculosis) ಪ್ರಪಂಚದಾದ್ಯಂತ ಮತ್ತು ವಿಶೇಷವಾಗಿ ಭಾರತದಲ್ಲಿ ಲಕ್ಷಾಂತರ ಜನರನ್ನು ಕಾಡುತ್ತಿರುವ ಒಂದು ಪ್ರಮುಖ ಸಾಂಕ್ರಾಮಿಕ ರೋಗವಾಗಿದೆ. ಇಂದಿನ ಆಧುನಿಕ ವೈದ್ಯಕೀಯ ಯುಗದಲ್ಲಿ ಟಿಬಿಯನ್ನು ಸಂಪೂರ್ಣವಾಗಿ ಗುಣಪಡಿಸಲು ಸಾಧ್ಯವಿದ್ದರೂ, ಮಾಹಿತಿಯ ಕೊರತೆ ಮತ್ತು ನಿರ್ಲಕ್ಷ್ಯದಿಂದಾಗಿ ಇದು ಇನ್ನೂ ಗಂಭೀರ ಸಮಸ್ಯೆಯಾಗಿ ಉಳಿದಿದೆ.
ಈ ಲೇಖನದಲ್ಲಿ, ಟಿಬಿ ರೋಗದ ಉಗಮದಿಂದ ಹಿಡಿದು, ಅದರ ಲಕ್ಷಣಗಳು, ಹರಡುವಿಕೆ, ಪರೀಕ್ಷಾ ವಿಧಾನಗಳು, ಚಿಕಿತ್ಸೆಯ ಹಂತಗಳು, ರೋಗಿಯ ಆರೈಕೆ ಮತ್ತು ಪೌಷ್ಟಿಕಾಂಶದ ವಿವರಗಳನ್ನು ಹಂತ-ಹಂತವಾಗಿ, Line-to-Line ವಿವರಿಸಲಾಗಿದೆ.
ಕ್ಷಯರೋಗದ ಪ್ರಮುಖ ವಿಧಗಳು (Types of Tuberculosis)
ಕ್ಷಯರೋಗವನ್ನು ನಾವು ಮುಖ್ಯವಾಗಿ ಎರಡು ಹಂತಗಳಲ್ಲಿ ಅಥವಾ ವಿಧಗಳಲ್ಲಿ ವರ್ಗೀಕರಿಸಬಹುದು:
| ಟಿಬಿ ವಿಧ (Type) | ರೋಗದ ಸ್ವರೂಪ (Nature of Disease) | ರೋಗಲಕ್ಷಣಗಳು ಇರುತ್ತವೆಯೇ? | ಇತರರಿಗೆ ಹರಡುವ ಅಪಾಯವಿದೆಯೇ? |
|---|---|---|---|
| ಗುಪ್ತ ಕ್ಷಯರೋಗ (Latent TB) | ಬ್ಯಾಕ್ಟೀರಿಯಾ ದೇಹದೊಳಗೆ ಪ್ರವೇಶಿಸಿರುತ್ತದೆ. ಆದರೆ, ವ್ಯಕ್ತಿಯ ಬಲವಾದ ರೋಗನಿರೋಧಕ ಶಕ್ತಿಯು (Immunity) ಅದನ್ನು ನಿದ್ರಾವಸ್ಥೆಯಲ್ಲಿ ಇಡುತ್ತದೆ. ಬ್ಯಾಕ್ಟೀರಿಯಾವು ದೇಹದಲ್ಲಿ ಯಾವುದೇ ಹಾನಿ ಮಾಡುವುದಿಲ್ಲ. |
ಯಾವುದೇ ಲಕ್ಷಣಗಳು ಹೊರಗಡೆ ಕಾಣಿಸುವುದಿಲ್ಲ. | ಇಲ್ಲ, ಇವರಿಂದ ಇತರರಿಗೆ ರೋಗ ಹರಡುವುದಿಲ್ಲ. |
| ಸಕ್ರಿಯ ಕ್ಷಯರೋಗ (Active TB) | ದೇಹದ ರೋಗನಿರೋಧಕ ಶಕ್ತಿ ಕುಗ್ಗಿದಾಗ, ಗುಪ್ತವಾಗಿದ್ದ ಬ್ಯಾಕ್ಟೀರಿಯಾಗಳು ಎಚ್ಚರಗೊಂಡು, ವೇಗವಾಗಿ ಸಂತಾನೋತ್ಪತ್ತಿ ಮಾಡಿ ದೇಹದ ಅಂಗಾಂಶಗಳನ್ನು ನಾಶಮಾಡಲು ಪ್ರಾರಂಭಿಸುತ್ತವೆ. |
ಕೆಮ್ಮು, ಜ್ವರ, ತೂಕ ಇಳಿಕೆ, ರಾತ್ರಿ ಬೆವರು ಮುಂತಾದ ಲಕ್ಷಣಗಳು ಕಾಣಿಸಬಹುದು. | ಹೌದು, ಇದು ಇತರರಿಗೆ ಸುಲಭವಾಗಿ ಹರಡುತ್ತದೆ. |
ಕ್ಷಯರೋಗ ಹೇಗೆ ಹರಡುತ್ತದೆ? (Transmission of Tuberculosis)
ಕ್ಷಯರೋಗ ಗಾಳಿಯ ಮೂಲಕ (Airborne disease) ಹರಡುವ ಕಾಯಿಲೆಯಾಗಿದೆ.
- ಸಕ್ರಿಯ ಶ್ವಾಸಕೋಶದ ಟಿಬಿ ಇರುವ ವ್ಯಕ್ತಿಯು ಕೆಮ್ಮುತ್ತಾನೆ, ಸೀನುತ್ತಾನೆ, ಅಥವಾ ಜೋರಾಗಿ ಮಾತನಾಡುತ್ತಾನೆ.
- ರೋಗಿಯ ಬಾಯಿಯಿಂದ ಸೂಕ್ಷ್ಮವಾದ ನೀರಿನ ಕಣಗಳು (Droplet nuclei) ಗಾಳಿಯಲ್ಲಿ ಬಿಡುಗಡೆಯಾಗುತ್ತವೆ. ಈ ಪ್ರತಿಯೊಂದು ಕಣದಲ್ಲೂ ಸಾವಿರಾರು ಟಿಬಿ ಬ್ಯಾಕ್ಟೀರಿಯಾಗಳು ಇರುತ್ತವೆ.
- ಈ ಬ್ಯಾಕ್ಟೀರಿಯಾಗಳು ಗಾಳಿಯಲ್ಲಿ ಹಲವಾರು ಗಂಟೆಗಳ ಕಾಲ ಜೀವಂತವಾಗಿ ತೇಲುತ್ತಿರುತ್ತವೆ (ವಿಶೇಷವಾಗಿ ಸೂರ್ಯನ ಬೆಳಕು ಇಲ್ಲದ, ಗಾಳಿಯಾಡದ ಕೋಣೆಗಳಲ್ಲಿ).
- ಅದೇ ಗಾಳಿಯನ್ನು ಹತ್ತಿರದಲ್ಲಿರುವ ಅಥವಾ ಆ ಕೋಣೆಗೆ ಪ್ರವೇಶಿಸುವ ಆರೋಗ್ಯವಂತ ವ್ಯಕ್ತಿಯು ಉಸಿರಾಡಿದಾಗ, ಬ್ಯಾಕ್ಟೀರಿಯಾಗಳು ಆತನ ಶ್ವಾಸಕೋಶವನ್ನು ಪ್ರವೇಶಿಸುತ್ತವೆ.
Tuberculosis ಈ ಕೆಳಗಿನ ಕಾರಣಗಳಿಂದ ಹರಡುವುದಿಲ್ಲ
- ರೋಗಿಯೊಡನೆ ಕೈಕುಲುಕುವುದರಿಂದ (Handshakes) ಅಥವಾ ಅಪ್ಪಿಕೊಳ್ಳುವುದರಿಂದ.
- ರೋಗಿಯ ಜೊತೆ ಒಂದೇ ತಟ್ಟೆಯಲ್ಲಿ ಊಟ ಮಾಡುವುದರಿಂದ.
- ರೋಗಿ ಬಳಸಿದ ಬಟ್ಟೆ, ಹಾಸಿಗೆ ಅಥವಾ ಶೌಚಾಲಯವನ್ನು ಬಳಸುವುದರಿಂದ.
- ರಕ್ತದಾನ ಮಾಡುವುದರಿಂದ (ಸಾಮಾನ್ಯವಾಗಿ ಇದು ರಕ್ತದಿಂದ ನೇರವಾಗಿ ಹರಡುವುದಿಲ್ಲ, ಉಸಿರಾಟದಿಂದ ಮಾತ್ರ).
ಕ್ಷಯರೋಗದ ಲಕ್ಷಣಗಳು – (Symptoms of TB)
ನಿಮಗೆ ಅಥವಾ ನಿಮ್ಮ ಆಪ್ತರಿಗೆ ಈ ಕೆಳಗಿನ ಲಕ್ಷಣಗಳು ಸತತವಾಗಿ ಕಂಡುಬಂದರೆ, ಅದು ಕ್ಷಯರೋಗದ ಮುನ್ಸೂಚನೆಯಾಗಿರಬಹುದು:
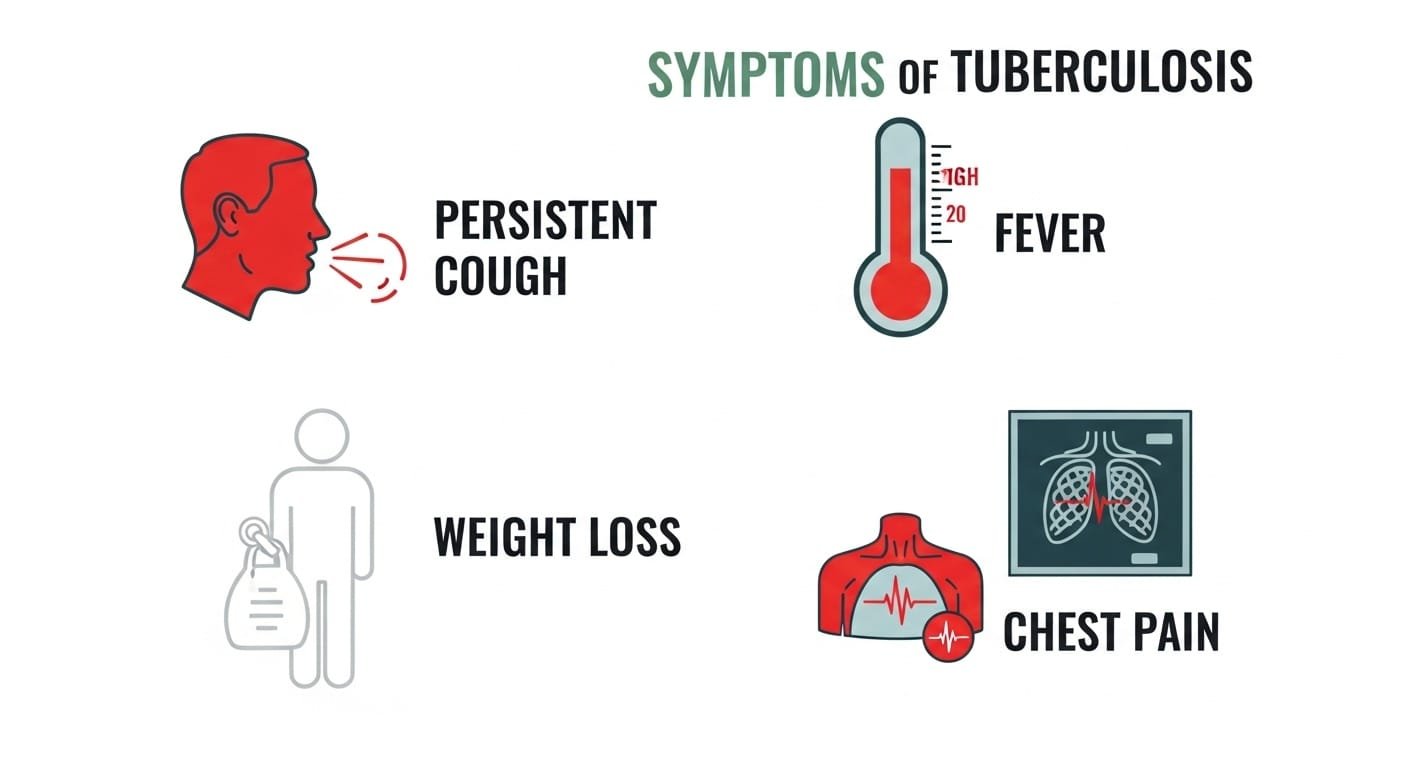
ಶ್ವಾಸಕೋಶದ ಟಿಬಿಯ ಲಕ್ಷಣಗಳು (Pulmonary TB)
- ನಿರಂತರ ಕೆಮ್ಮು: 2 ರಿಂದ 3 ವಾರಗಳಿಗಿಂತ ಹೆಚ್ಚು ಕಾಲ ಗುಣವಾಗದ, ಸತತವಾಗಿ ಕಾಡುವ ಕೆಮ್ಮು.
- ಕಫದಲ್ಲಿ ರಕ್ತ: ಕೆಮ್ಮುವಾಗ ಬರುವ ಕಫದಲ್ಲಿ (Sputum) ಅಥವಾ ಉಗುಳಿನಲ್ಲಿ ರಕ್ತದ ಕಲೆಗಳು ಕಾಣಿಸಿಕೊಳ್ಳುವುದು (Hemoptysis).
- ಎದೆ ನೋವು: ಉಸಿರಾಡುವಾಗ, ಕೆಮ್ಮುವಾಗ ಅಥವಾ ನಗುವಾಗ ಎದೆಯ ಒಳಭಾಗದಲ್ಲಿ ಚುಚ್ಚಿದಂತಹ ತೀವ್ರ ನೋವು.
ಸಾಮಾನ್ಯ ದೈಹಿಕ ಲಕ್ಷಣಗಳು (General Systemic Symptoms of Tuberculosis)
- ಜ್ವರ ಮತ್ತು ಚಳಿ: ವಿಶೇಷವಾಗಿ ಪ್ರತಿದಿನ ಸಂಜೆಯ ವೇಳೆಗೆ (Evening rise of temperature) ಸಣ್ಣ ಪ್ರಮಾಣದ ಜ್ವರ ಬರುವುದು ಮತ್ತು ಚಳಿಯಾಗುವುದು.
- ರಾತ್ರಿ ಬೆವರುವುದು (Night Sweats): ವಾತಾವರಣ ತಂಪಾಗಿದ್ದರೂ, ಮಲಗಿರುವಾಗ ವಿಪರೀತವಾಗಿ ಬೆವರಿ ಬಟ್ಟೆಗಳೆಲ್ಲ ಒದ್ದೆಯಾಗುವುದು.
- ಹಠಾತ್ ತೂಕ ಇಳಿಕೆ: ಯಾವುದೇ ಪ್ರಯತ್ನವಿಲ್ಲದೆ (ಡಯಟ್ ಮಾಡದಿದ್ದರೂ) ದಿಢೀರನೆ ದೇಹದ ತೂಕ 5 ರಿಂದ 10 ಕೆಜಿಯಷ್ಟು ಕಡಿಮೆಯಾಗುವುದು.
- ಹಸಿವಿಲ್ಲದಿರುವಿಕೆ: ಆಹಾರವನ್ನು ನೋಡಿದರೆ ಅಥವಾ ತಿಂದರೆ ವಾಕರಿಕೆ ಬರುವುದು, ಊಟ ಸೇರದಿರುವುದು (Loss of appetite).
- ವಿಪರೀತ ಆಯಾಸ: ಸಣ್ಣ-ಪುಟ್ಟ ದೈನಂದಿನ ಕೆಲಸಗಳನ್ನು ಮಾಡಿದರೂ ವಿಪರೀತ ಸುಸ್ತು, ನಿಶ್ಯಕ್ತಿ ಮತ್ತು ಉಸಿರುಕಟ್ಟುವುದು.
ಶ್ವಾಸಕೋಶೇತರ ಕ್ಷಯರೋಗದ ಲಕ್ಷಣಗಳು (Extrapulmonary Tuberculosis)
- ದುಗ್ಧರಸ ಗ್ರಂಥಿ ಕ್ಷಯರೋಗ (Lymph Node TB): ಕುತ್ತಿಗೆಯ ಸುತ್ತ, ಕಂಕುಳಲ್ಲಿ ಅಥವಾ ತೊಡೆಯ ಭಾಗದಲ್ಲಿ ನೋವಿಲ್ಲದ ಗಂಟುಗಳು ಊದಿಕೊಳ್ಳುವುದು.
- ಮೂಳೆಯ ಕ್ಷಯರೋಗ (Skeletal/Bone TB): ಬೆನ್ನುಹುರಿಯಲ್ಲಿ ತೀವ್ರ ನೋವು, ಕೀಲುಗಳಲ್ಲಿ ಊತ ಮತ್ತು ನಡೆಯಲು ಕಷ್ಟವಾಗುವುದು.
- ಮೆದುಳಿನ ಕ್ಷಯರೋಗ (TB Meningitis): ವಿಪರೀತ ತಲೆನೋವು, ವಾಂತಿ, ಕತ್ತಿನ ಬಿಗಿತ, ಮತ್ತು ಗೊಂದಲ ಅಥವಾ ಪ್ರಜ್ಞೆ ತಪ್ಪುವ ಸ್ಥಿತಿ.
- ಹೊಟ್ಟೆಯ ಕ್ಷಯರೋಗ (Abdominal TB): ಹೊಟ್ಟೆ ನೋವು, ಅತಿಸಾರ (ಬೇಧಿ) ಮತ್ತು ಹೊಟ್ಟೆ ಉಬ್ಬರ.
ಅಪಾಯಕಾರಿ ಅಂಶಗಳು – ಯಾರಿಗೆ ಕ್ಷಯರೋಗ ಬರುವ ಅಪಾಯ ಹೆಚ್ಚು? (Tuberculosis Risk Factors)
ಟಿಬಿ ಬ್ಯಾಕ್ಟೀರಿಯಾ ಯಾರ ದೇಹವನ್ನು ಬೇಕಾದರೂ ಪ್ರವೇಶಿಸಬಹುದು. ಆದರೆ, ಕೆಳಗೆ ಉಲ್ಲೇಖಿಸಿರುವ ವ್ಯಕ್ತಿಗಳಲ್ಲಿ ಇದು ರೋಗವಾಗಿ ಮಾರ್ಪಡುವ ಅಪಾಯ (Risk) ಅತಿ ಹೆಚ್ಚಿರುತ್ತದೆ
- ದುರ್ಬಲ ರೋಗನಿರೋಧಕ ಶಕ್ತಿ ಇರುವವರು: ಎಚ್ಐವಿ (HIV/AIDS) ಸೋಂಕಿತರಲ್ಲಿ ರೋಗನಿರೋಧಕ ಶಕ್ತಿ ತೀರಾ ಕಡಿಮೆಯಿರುವುದರಿಂದ ಟಿಬಿ ಬರುವ ಅಪಾಯ ಸಾಮಾನ್ಯರಿಗಿಂತ 20-30 ಪಟ್ಟು ಹೆಚ್ಚು.
- ಮಧುಮೇಹ ರೋಗಿಗಳು (Diabetics): ರಕ್ತದಲ್ಲಿ ಸಕ್ಕರೆಯ ಮಟ್ಟ ನಿಯಂತ್ರಣದಲ್ಲಿ ಇಲ್ಲದಿದ್ದರೆ ಬ್ಯಾಕ್ಟೀರಿಯಾ ಸುಲಭವಾಗಿ ಬೆಳೆಯುತ್ತದೆ.
- ಕ್ಯಾನ್ಸರ್ ಮತ್ತು ಕಿಡ್ನಿ ರೋಗಿಗಳು: ಕೀಮೋಥೆರಪಿ ಪಡೆಯುತ್ತಿರುವವರು ಮತ್ತು ಡಯಾಲಿಸಿಸ್ ಮಾಡಿಸಿಕೊಳ್ಳುತ್ತಿರುವವರು.
- ಅಪೌಷ್ಟಿಕತೆ (Malnutrition): ದಿನನಿತ್ಯದ ಆಹಾರದಲ್ಲಿ ಸರಿಯಾದ ಪ್ರೋಟೀನ್, ವಿಟಮಿನ್ ಸಿಗದೆ ಸೊರಗಿರುವ ಬಡತನ ರೇಖೆಗಿಂತ ಕೆಳಗಿರುವ ಜನರು.
- ದುಶ್ಚಟಗಳು: ವಿಪರೀತ ಧೂಮಪಾನ ಮಾಡುವವರು, ತಂಬಾಕು ಸೇವಿಸುವವರು ಮತ್ತು ಅತಿಯಾಗಿ ಮದ್ಯಪಾನ (Alcohol) ಮಾಡುವವರ ಶ್ವಾಸಕೋಶ ಮೊದಲೇ ದುರ್ಬಲವಾಗಿರುತ್ತದೆ.
- ವಯೋಮಿತಿ: 5 ವರ್ಷಕ್ಕಿಂತಳಗಿನ ಸಣ್ಣ ಮಕ್ಕಳು ಮತ್ತು 65 ವರ್ಷ ಮೇಲ್ಪಟ್ಟ ವೃದ್ಧರು.
- ನಿಕಟ ಸಂಪರ್ಕ (Contact of TB Patient): ಈಗಾಗಲೇ ಸಕ್ರಿಯ ಕ್ಷಯರೋಗ ಇರುವ ರೋಗಿಯೊಂದಿಗೆ ಒಂದೇ ಮನೆಯಲ್ಲಿ ವಾಸಿಸುವ ಕುಟುಂಬದ ಸದಸ್ಯರು ಅಥವಾ ಆಸ್ಪತ್ರೆಯ ಸಿಬ್ಬಂದಿ.
ಕ್ಷಯರೋಗದ ನಿರ್ಣಯ ಮತ್ತು ಪರೀಕ್ಷಾ ವಿಧಾನಗಳು – (TB Tests & Diagnosis)
ವೈದ್ಯರು ಕ್ಷಯರೋಗಯನ್ನು ಖಚಿತಪಡಿಸಿಕೊಳ್ಳಲು ಹಂತ-ಹಂತವಾಗಿ ಈ ಕೆಳಗಿನ ಪರೀಕ್ಷೆಗಳನ್ನು ನಡೆಸುತ್ತಾರೆ.
- ಕಫದ ಪರೀಕ್ಷೆ (Sputum Smear Microscopy) * ರೋಗಿಯಿಂದ ಸತತ ಎರಡು ದಿನಗಳ ಕಫದ ಮಾದರಿಯನ್ನು (ಬೆಳಗಿನ ಮೊದಲ ಕಫ ಉತ್ತಮ) ಸಂಗ್ರಹಿಸಲಾಗುತ್ತದೆ.
* ಇದನ್ನು ಲ್ಯಾಬ್ನಲ್ಲಿ ಸೂಕ್ಷ್ಮದರ್ಶಕದ (Microscope) ಅಡಿಯಲ್ಲಿ ಇಟ್ಟು, ಅದರಲ್ಲಿ ಟಿಬಿ ಬ್ಯಾಕ್ಟೀರಿಯಾಗಳು ಇವೆಯೇ ಎಂದು ಪರಿಶೀಲಿಸಲಾಗುತ್ತದೆ. - ಸಿಬಿ-ನ್ಯಾಟ್ ಪರೀಕ್ಷೆ (CBNAAT / GeneXpert Test)
* ಇದು ಅತ್ಯಾಧುನಿಕ ಯಂತ್ರ ಆಧಾರಿತ ಮಾಲಿಕ್ಯೂಲರ್ ಪರೀಕ್ಷೆಯಾಗಿದೆ.
* ಕೇವಲ 2 ಗಂಟೆಗಳಲ್ಲಿ ಇದು ಕಫದಲ್ಲಿರುವ ಬ್ಯಾಕ್ಟೀರಿಯಾದ ಡಿಎನ್ಎ (DNA) ಯನ್ನು ಪತ್ತೆ ಮಾಡುತ್ತದೆ.
* ವಿಶೇಷವೆಂದರೆ, ಆ ಬ್ಯಾಕ್ಟೀರಿಯಾವು ಟಿಬಿಯ ಪ್ರಮುಖ ಔಷಧಿಯಾದ ‘ರಿಫಾಂಪಿಸಿನ್’ (Rifampicin) ಗೆ ಬಗ್ಗುತ್ತದೆಯೇ ಅಥವಾ ನಿರೋಧಕತೆ (Resistance) ಬೆಳೆಸಿಕೊಂಡಿದೆಯೇ ಎಂಬುದನ್ನೂ ಇದು ನಿಖರವಾಗಿ ಹೇಳುತ್ತದೆ. - ಎದೆಯ ಎಕ್ಸ್-ರೇ (Chest X-Ray)
* ಶ್ವಾಸಕೋಶದಲ್ಲಿ ಟಿಬಿ ಬ್ಯಾಕ್ಟೀರಿಯಾದಿಂದ ಗುಳಿಗಳು (Cavities), ಬಿಳಿ ಕಲೆಗಳು ಅಥವಾ ನೀರು ತುಂಬಿಕೊಂಡಿದೆಯೇ (Pleural effusion) ಎಂದು ನೋಡಲು ಎಕ್ಸ್-ರೇ ಮಾಡಲಾಗುತ್ತದೆ. - ಮ್ಯಾಂಟೌಕ್ಸ್ ಪರೀಕ್ಷೆ (Mantoux Tuberculin Skin Test)
* ಚರ್ಮದ ಅಡಿಯಲ್ಲಿ (ಸಾಮಾನ್ಯವಾಗಿ ಮುಂಗೈ ಮೇಲೆ) ‘ಟ್ಯೂಬರ್ಕ್ಯುಲಿನ್’ ಎಂಬ ಪ್ರೋಟೀನ್ ದ್ರವವನ್ನು ಸಣ್ಣ ಸೂಜಿಯ ಮೂಲಕ ಚುಚ್ಚಲಾಗುತ್ತದೆ.
* 48 ರಿಂದ 72 ಗಂಟೆಗಳ ನಂತರ ಚರ್ಮ ಎಷ್ಟು ಊದಿಕೊಂಡಿದೆ ಅಥವಾ ಕೆಂಪಾಗಿದೆ (Induration) ಎಂಬುದರ ಆಧಾರದ ಮೇಲೆ, ದೇಹದಲ್ಲಿ ಗುಪ್ತ ಟಿಬಿ ಸೋಂಕು ಇದೆಯೇ ಎಂದು ಪತ್ತೆ ಮಾಡಲಾಗುತ್ತದೆ. - ರಕ್ತ ಪರೀಕ್ಷೆ (IGRA – Interferon Gamma Release Assay)
* ದೇಹದಲ್ಲಿ ಟಿಬಿ ಬ್ಯಾಕ್ಟೀರಿಯಾ ವಿರುದ್ಧ ರೋಗನಿರೋಧಕ ಕಣಗಳು ಉತ್ಪತ್ತಿಯಾಗಿದ್ದಾವೆಯೇ ಎಂದು ತಿಳಿಯಲು ರಕ್ತ ಪರೀಕ್ಷೆ. ಗುಪ್ತ ಟಿಬಿಯನ್ನು ಪತ್ತೆಹಚ್ಚಲು ಇದು ಚರ್ಮದ ಪರೀಕ್ಷೆಗಿಂತ ಹೆಚ್ಚು ನಿಖರವಾಗಿದೆ. - ಬಯಾಪ್ಸಿ (Biopsy)
* ಶ್ವಾಸಕೋಶೇತರ (ಗಂಟು ಅಥವಾ ಕೀಲು) ಟಿಬಿಯ ಸಂದರ್ಭದಲ್ಲಿ, ಆ ಗಂಟಿನಿಂದ ಸಣ್ಣ ಮಾಂಸಖಂಡವನ್ನು ಅಥವಾ ದ್ರವವನ್ನು (FNAC) ತೆಗೆದು ಲ್ಯಾಬ್ ಪರೀಕ್ಷೆಗೆ ಕಳುಹಿಸಲಾಗುತ್ತದೆ.
ಕ್ಷಯರೋಗಕ್ಕೆ ಚಿಕಿತ್ಸಾ ವಿಧಾನಗಳು – (TB Complete Treatment Guidelines)
“ಕ್ಷಯರೋಗ ಸಂಪೂರ್ಣವಾಗಿ ಗುಣಪಡಿಸಬಹುದಾದ ಕಾಯಿಲೆ.” ಆದರೆ, ಚಿಕಿತ್ಸೆಯಲ್ಲಿ ಶಿಸ್ತು ಮತ್ತು ತಾಳ್ಮೆ ಅತ್ಯಂತ ಅವಶ್ಯಕ. ಇದು ಶೀತ ಅಥವಾ ಜ್ವರದಂತೆ 3-4 ದಿನಗಳಲ್ಲಿ ಮಾತ್ರೆ ನುಂಗಿದರೆ ವಾಸಿಯಾಗುವುದಿಲ್ಲ.

ಎ. ಕ್ಷಯರೋಗದ ಮೊದಲ-ಹಂತದ ಚಿಕಿತ್ಸೆ – (First-line Treatment for Normal Tuberculosis)
ಸಾಮಾನ್ಯ ಶ್ವಾಸಕೋಶದ ಟಿಬಿಗೆ 6 ರಿಂದ 9 ತಿಂಗಳ ಕಾಲ ನಿರಂತರವಾಗಿ ಮಾತ್ರೆಗಳನ್ನು ತೆಗೆದುಕೊಳ್ಳಬೇಕಾಗುತ್ತದೆ. ಇದರಲ್ಲಿ ಮುಖ್ಯವಾಗಿ 4 ಔಷಧಿಗಳಿರುತ್ತವೆ:
- ಐಸೋನಿಯಾಜಿಡ್ (Isoniazid – INH)
- ರಿಫಾಂಪಿಸಿನ್ (Rifampicin – RIF)
- ಪೈರಾಜಿನಮೈಡ್ (Pyrazinamide – PZA)
- ಇಥಾಂಬುಟಾಲ್ (Ethambutol – EMB)
ಚಿಕಿತ್ಸೆಯ ಎರಡು ಹಂತಗಳು
- ತೀವ್ರ ಹಂತ (Intensive Phase – ಮೊದಲ 2 ತಿಂಗಳು): ಮೇಲಿನ 4 ಔಷಧಿಗಳನ್ನು ಒಟ್ಟಿಗೆ ಪ್ರತಿದಿನ ರೋಗಿಗೆ ನೀಡಲಾಗುತ್ತದೆ. ವೇಗವಾಗಿ ಸಂತಾನೋತ್ಪತ್ತಿ ಮಾಡುತ್ತಿರುವ ಬ್ಯಾಕ್ಟೀರಿಯಾಗಳನ್ನು ಕೊಲ್ಲುವುದು ಮತ್ತು ರೋಗ ಹರಡುವಿಕೆಯನ್ನು ತಕ್ಷಣವೇ ತಡೆಯುವುದು ಇದರ ಉದ್ದೇಶ.
- ಮುಂದುವರಿಕೆ ಹಂತ (Continuation Phase – ಮುಂದಿನ 4 ತಿಂಗಳು): ಕೇವಲ 2 ಅಥವಾ 3 ಔಷಧಿಗಳನ್ನು (ಮುಖ್ಯವಾಗಿ ಐಸೋನಿಯಾಜಿಡ್ ಮತ್ತು ರಿಫಾಂಪಿಸಿನ್) ನೀಡಲಾಗುತ್ತದೆ. ದೇಹದ ಮೂಲೆ-ಮೂಲೆಗಳಲ್ಲಿ ಅಡಗಿರುವ ಉಳಿದ ಬ್ಯಾಕ್ಟೀರಿಯಾಗಳನ್ನು ಸಂಪೂರ್ಣವಾಗಿ ನಾಶ ಮಾಡಲು ಇದು ಸಹಾಯ ಮಾಡುತ್ತದೆ.
ಬಿ. ಡಾಟ್ಸ್ (Tuberculosis DOTS)
ಭಾರತದಲ್ಲಿ ರಾಷ್ಟ್ರೀಯ ಕ್ಷಯರೋಗ ನಿರ್ಮೂಲನಾ ಕಾರ್ಯಕ್ರಮದ (NTEP) ಅಡಿಯಲ್ಲಿ DOTS (Directly Observed Treatment, Short-course) ಎಂಬ ಯೋಜನೆಯನ್ನು ಜಾರಿಗೆ ತರಲಾಗಿದೆ.
- ಎಲ್ಲಾ ಸರ್ಕಾರಿ ಆಸ್ಪತ್ರೆಗಳು ಮತ್ತು ಪ್ರಾಥಮಿಕ ಆರೋಗ್ಯ ಕೇಂದ್ರಗಳಲ್ಲಿ (PHC) ಟಿಬಿ ಪರೀಕ್ಷೆ ಮತ್ತು ಚಿಕಿತ್ಸೆಯನ್ನು ಸಂಪೂರ್ಣವಾಗಿ ಉಚಿತವಾಗಿ ನೀಡಲಾಗುತ್ತದೆ.
- ರೋಗಿಯು ಔಷಧಿ ನುಂಗಲು ಮರೆಯಬಾರದು ಎಂಬ ಕಾರಣಕ್ಕೆ, ಆರೋಗ್ಯ ಕಾರ್ಯಕರ್ತರ (ಆಶಾ ಕಾರ್ಯಕರ್ತೆಯರು) ಮುಂದೆಯೇ ಮಾತ್ರೆ ನುಂಗುವುದು ಈ ಯೋಜನೆಯ ವಿಶೇಷತೆ.
ಸಿ. ಔಷಧ ನಿರೋಧಕ ಟಿಬಿ – (Drug-Resistant TB: MDR & XDR)
ರೋಗಿಯು 2 ತಿಂಗಳು ಮಾತ್ರೆ ತೆಗೆದುಕೊಂಡ ನಂತರ, ಕೆಮ್ಮು ಮತ್ತು ಜ್ವರ ಕಡಿಮೆಯಾದ ತಕ್ಷಣ “ನಾನು ಗುಣಮುಖನಾದೆ” ಎಂದು ತಿಳಿದು ಮಾತ್ರೆ ನಿಲ್ಲಿಸುತ್ತಾನೆ. ಆದರೆ ಬ್ಯಾಕ್ಟೀರಿಯಾ ಸತ್ತಿರುವುದಿಲ್ಲ. ಆಗ ಆ ಬ್ಯಾಕ್ಟೀರಿಯಾಗಳು ತಾವು ತಿಂದ ಔಷಧಿಗಳಿಗೆ ಒಗ್ಗಿಕೊಳ್ಳುತ್ತವೆ (Resistance). ನಂತರ ಅದೇ ಮಾತ್ರೆಗಳನ್ನು ಕೊಟ್ಟರೆ ಅವು ಕೆಲಸ ಮಾಡುವುದಿಲ್ಲ.
- MDR-TB (Multi-Drug Resistant TB): ಪ್ರಮುಖ ಎರಡು ಔಷಧಿಗಳು (Isoniazid ಮತ್ತು Rifampicin) ಕೆಲಸ ಮಾಡದ ಸ್ಥಿತಿ.
- XDR-TB (Extensively Drug-Resistant TB): ಬಹುತೇಕ ಎಲ್ಲಾ ಪ್ರಬಲ ಔಷಧಿಗಳೂ ಕೆಲಸ ಮಾಡದ ಅತ್ಯಂತ ಗಂಭೀರ ಸ್ಥಿತಿ.
- ಇದಕ್ಕೆ ಚಿಕಿತ್ಸೆ: ಇದಕ್ಕೆ ಎರಡನೇ ಹಂತದ (Second-line) ಪ್ರಬಲ ಔಷಧಿಗಳು ಮತ್ತು ಇಂಜೆಕ್ಷನ್ಗಳನ್ನು ಸತತವಾಗಿ 18 ರಿಂದ 24 ತಿಂಗಳವರೆಗೆ ತೆಗೆದುಕೊಳ್ಳಬೇಕಾಗುತ್ತದೆ. ಇದರ ಅಡ್ಡಪರಿಣಾಮಗಳೂ (Side effects) ಹೆಚ್ಚಿರುತ್ತವೆ.
ಮುಖ್ಯ ಸೂಚನೆ: ವೈದ್ಯರು ಹೇಳುವವರೆಗೆ ಯಾವುದೇ ಕಾರಣಕ್ಕೂ ಕೇವಲ ಒಂದು ದಿನವೂ ಮಾತ್ರೆಯನ್ನು ತಪ್ಪಿಸಬಾರದು ಅಥವಾ ಅರ್ಧದಲ್ಲೇ ನಿಲ್ಲಿಸಬಾರದು.
ಔಷಧಿಗಳ ಸಾಮಾನ್ಯ ಅಡ್ಡಪರಿಣಾಮಗಳು (Side Effects of TB) ಮತ್ತು ಪರಿಹಾರ (Prevention of TB)
- ಮೂತ್ರವು ಕಡು ಕಿತ್ತಳೆ ಅಥವಾ ಕೆಂಪು ಬಣ್ಣಕ್ಕೆ ತಿರುಗುವುದು (ಇದು ರಿಫಾಂಪಿಸಿನ್ ಮಾತ್ರೆಯ ಸಾಮಾನ್ಯ ಪರಿಣಾಮ, ಭಯಪಡುವ ಅಗತ್ಯವಿಲ್ಲ).
- ವಾಕರಿಕೆ, ಹೊಟ್ಟೆ ನೋವು ಮತ್ತು ಗ್ಯಾಸ್ಟ್ರಿಕ್ – ವೈದ್ಯರ ಸಲಹೆಯಂತೆ ಊಟದ ನಂತರ ಅಥವಾ ಅಂಟಾಸಿಡ್ (Antacid) ಜೊತೆ ತೆಗೆದುಕೊಳ್ಳಬಹುದು.
- ಕಣ್ಣಿನ ದೃಷ್ಟಿ ಮಂಜಾಗುವುದು ಅಥವಾ ಬಣ್ಣಗಳು ಗುರುತಿಸಲು ಕಷ್ಟವಾಗುವುದು – ತಕ್ಷಣ ವೈದ್ಯರಿಗೆ ತಿಳಿಸಬೇಕು (ಇದು ಇಥಾಂಬುಟಾಲ್ ಪ್ರಭಾವವಾಗಿರಬಹುದು).
- ಕೀಲು ನೋವು – ಪೈರಾಜಿನಮೈಡ್ನಿಂದ ಯೂರಿಕ್ ಆಸಿಡ್ ಹೆಚ್ಚಾಗುವುದರಿಂದ ಬರುತ್ತದೆ.
ಟಿಬಿ ರೋಗಿಗಳಿಗೆ ಸೂಕ್ತವಾದ ಆಹಾರ ಪದ್ಧತಿ (TB Diet & Nutritional Support)
ಔಷಧಿಯಷ್ಟೇ ಪ್ರಮುಖವಾದದ್ದು ರೋಗಿಯ ಆಹಾರ. ಮಾತ್ರೆಗಳ ಪ್ರಭಾವವನ್ನು ತಡೆದುಕೊಳ್ಳಲು ಮತ್ತು ನಾಶವಾದ ಅಂಗಾಂಶಗಳನ್ನು ಮರುನಿರ್ಮಾಣ ಮಾಡಲು ಉತ್ತಮ ಪೌಷ್ಟಿಕ ಆಹಾರದ ಅಗತ್ಯವಿದೆ.
ಏನು ತಿನ್ನಬೇಕು? (Foods to Include)
- ಪ್ರೋಟೀನ್ ಭರಿತ ಆಹಾರಗಳು (Muscle building): ಮೊಟ್ಟೆ, ಮೀನು, ಚರ್ಮರಹಿತ ಚಿಕನ್, ಹಾಲು, ಮೊಸರು, ಪನ್ನೀರ್. ಸಸ್ಯಾಹಾರಿಗಳು ಸೋಯಾಬೀನ್, ಕಡಲೆಕಾಳು, ಹೆಸರುಕಾಳು, ಮತ್ತು ಉದ್ದಿನಬೇಳೆಯನ್ನು ಹೆಚ್ಚು ಸೇವಿಸಬೇಕು.
- ವಿಟಮಿನ್ ಮತ್ತು ಆ್ಯಂಟಿಆಕ್ಸಿಡೆಂಟ್ಗಳು (Immunity Boosters): ಕಿತ್ತಳೆ, ನಿಂಬೆಹಣ್ಣು, ನೆಲ್ಲಿಕಾಯಿ, ಪೇರಲೆ (ವಿಟಮಿನ್ ಸಿ). ಕ್ಯಾರೆಟ್, ಪಪ್ಪಾಯಿ ಮತ್ತು ಸಿಹಿ ಗೆಣಸು (ವಿಟಮಿನ್ ಎ).
- ಸತು ಮತ್ತು ಕಬ್ಬಿಣಾಂಶ (Zinc & Iron): ಪಾಲಕ್, ಮೆಂತ್ಯದಂತಹ ಹಸಿರು ಸೊಪ್ಪುಗಳು, ಬೆಲ್ಲ, ಮತ್ತು ಒಣಹಣ್ಣುಗಳು (ಬಾದಾಮಿ, ವಾಲ್ನಟ್, ಒಣದ್ರಾಕ್ಷಿ). ರಕ್ತಹೀನತೆಯನ್ನು (Anemia) ತಡೆಯಲು ಇವು ಅತ್ಯಗತ್ಯ.
- ಕ್ಯಾಲೋರಿ ಭರಿತ ಆಹಾರ: ಬಾಳೆಹಣ್ಣು, ಆಲೂಗಡ್ಡೆ, ರಾಗಿ ಮುದ್ದೆ, ಮತ್ತು ಸಿರಿಧಾನ್ಯಗಳು ದೇಹಕ್ಕೆ ಬೇಕಾದ ಶಕ್ತಿಯನ್ನು ಒದಗಿಸುತ್ತವೆ.
ಏನು ತಿನ್ನಬಾರದು? (Foods to Avoid): - ಅತಿಯಾದ ಜಿಡ್ಡಿನ, ಎಣ್ಣೆಯಲ್ಲಿ ಕರಿದ ಮತ್ತು ಮಸಾಲೆಯುಕ್ತ ಪದಾರ್ಥಗಳು – ಇವು ಜೀರ್ಣಕ್ರಿಯೆಗೆ ಕಷ್ಟ ಮತ್ತು ಗ್ಯಾಸ್ಟ್ರಿಕ್ ಉಂಟುಮಾಡುತ್ತವೆ. ಸಂಸ್ಕರಿಸಿದ ಆಹಾರಗಳು, ಬೇಕರಿ ತಿಂಡಿಗಳು ಮತ್ತು ಕೃತಕ ಸಕ್ಕರೆ (Junk/Processed foods).
- ತಂಬಾಕು, ಬೀಡಿ, ಸಿಗರೇಟು ಮತ್ತು ಮದ್ಯಪಾನವನ್ನು ಸಂಪೂರ್ಣವಾಗಿ ತ್ಯಜಿಸಲೇಬೇಕು. ಮಾತ್ರೆಗಳನ್ನು ತೆಗೆದುಕೊಳ್ಳುವಾಗ ಮದ್ಯಪಾನ ಮಾಡಿದರೆ, ಯಕೃತ್ತಿಗೆ (Liver) ತೀವ್ರ ಹಾನಿಯಾಗಿ ಕಾಮಾಲೆ (Jaundice) ಬರುವ ಅಪಾಯವಿದೆ.
ಇನ್ನೂ ಹೆಚ್ಚಿನ ಸರ್ಕಾರಿ ಹುದ್ದೆಗಳ ನೇಮಕಾತಿ ಬಗ್ಗೆ ಇಲ್ಲಿ ಓದಿ…
ನಿಕ್ಷಯ ಪೋಷಣಾ ಯೋಜನೆ – (TB Nikshay Poshan Yojana)
ಬಡ ರೋಗಿಗಳು ಪೌಷ್ಟಿಕ ಆಹಾರವನ್ನು ಖರೀದಿಸಲು ಕಷ್ಟಪಡಬಾರದು ಎಂಬ ಉದ್ದೇಶದಿಂದ, ಭಾರತ ಸರ್ಕಾರವು ‘ನಿಕ್ಷಯ ಪೋಷಣಾ ಯೋಜನೆ’ಯನ್ನು ಜಾರಿಗೆ ತಂದಿದೆ. ಇದರ ಅಡಿಯಲ್ಲಿ, ಚಿಕಿತ್ಸೆ ಪಡೆಯುತ್ತಿರುವ ಪ್ರತಿಯೊಬ್ಬ ಟಿಬಿ ರೋಗಿಯ ಬ್ಯಾಂಕ್ ಖಾತೆಗೆ, ಚಿಕಿತ್ಸೆ ಮುಗಿಯುವವರೆಗೆ (6 ತಿಂಗಳು ಅಥವಾ ಅದಕ್ಕಿಂತ ಹೆಚ್ಚು) ಪ್ರತಿ ತಿಂಗಳು ₹500/- ಆರ್ಥಿಕ ನೆರವು ನೇರವಾಗಿ ಜಮೆಯಾಗುತ್ತದೆ (DBT – Direct Benefit Transfer).
ಮನೆಯಲ್ಲಿ ಟಿಬಿ ರೋಗಿಯ ಆರೈಕೆ ಹೇಗೆ? – (TB Care Guidelines at Home)
- ರೋಗಿಗೆ ಪ್ರತ್ಯೇಕವಾದ, ಚೆನ್ನಾಗಿ ಗಾಳಿ-ಬೆಳಕು ಆಡುವ ಕೋಣೆಯನ್ನು ನೀಡಬೇಕು.
- ರೋಗಿಯು ಸದಾ ಕಾಲ ಸರ್ಜಿಕಲ್ ಮಾಸ್ಕ್ (Mask) ಧರಿಸಿರಬೇಕು.
- ಕೆಮ್ಮುವಾಗ ಅಥವಾ ಸೀನುವಾಗ ಕಾಗದದ ಟಿಶ್ಯೂ (Tissue paper) ಬಳಸಿ, ಅದನ್ನು ಸುರಕ್ಷಿತವಾಗಿ ಮುಚ್ಚಿದ ಕಸದ ಬುಟ್ಟಿಗೆ ಹಾಕಬೇಕು (ನಂತರ ಸುಟ್ಟುಹಾಕಬೇಕು).
- ರೋಗಿಯ ಬಟ್ಟೆಗಳನ್ನು ಬೇರೆಯಾಗಿ ಬಿಸಿ ನೀರಿನಲ್ಲಿ ಮತ್ತು ಡೆಟಾಲ್ ಅಥವಾ ಸ್ಯಾವಲಾನ್ನಂತಹ ಆ್ಯಂಟಿಸೆಪ್ಟಿಕ್ ಬಳಸಿ ತೊಳೆಯಬೇಕು.
- ಕುಟುಂಬದ ಇತರ ಸದಸ್ಯರು (ವಿಶೇಷವಾಗಿ ಮಕ್ಕಳು ಮತ್ತು ವೃದ್ಧರು) ರೋಗಿಯ ಕೋಣೆಗೆ ಹೋಗುವಾಗ ಮಾಸ್ಕ್ ಧರಿಸುವುದು ಕಡ್ಡಾಯ.

ಕ್ಷಯರೋಗ ತಡೆಗಟ್ಟುವಿಕೆ – (Prevention & Control of Tuberculosis)
ಸಮಾಜದಲ್ಲಿ ಟಿಬಿಯನ್ನು ನಿಯಂತ್ರಿಸಲು ಪ್ರತಿಯೊಬ್ಬರೂ ಈ ಕೆಳಗಿನ ಮುಂಜಾಗ್ರತಾ ಕ್ರಮಗಳನ್ನು ಪಾಲಿಸಬೇಕು:
- ಬಿಸಿಜಿ ಲಸಿಕೆ (BCG Vaccine): ಮಗು ಹುಟ್ಟಿದ ತಕ್ಷಣ ಅಥವಾ ಒಂದು ತಿಂಗಳ ಒಳಗೆ ಕಡ್ಡಾಯವಾಗಿ ಸರ್ಕಾರದ ಲಸಿಕಾ ಕಾರ್ಯಕ್ರಮದಡಿ ಬಿಸಿಜಿ ಲಸಿಕೆಯನ್ನು ಹಾಕಿಸಬೇಕು. ಇದು ಮಕ್ಕಳನ್ನು ಮೆದುಳಿನ ಟಿಬಿ ಮತ್ತು ತೀವ್ರ ಸ್ವರೂಪದ ಟಿಬಿಯಿಂದ ರಕ್ಷಿಸುತ್ತದೆ.
- ಸರಿಯಾದ ಗಾಳಿಯಾಡುವಿಕೆ (Proper Ventilation): ಟಿಬಿ ಬ್ಯಾಕ್ಟೀರಿಯಾಗಳು ಕತ್ತಲೆಯಲ್ಲಿ ಹೆಚ್ಚು ಕಾಲ ಬದುಕುತ್ತವೆ. ಆದ್ದರಿಂದ ಮನೆ, ಕಚೇರಿ ಮತ್ತು ಕೊಠಡಿಗಳಲ್ಲಿ ಸೂರ್ಯನ ಬೆಳಕು ಮತ್ತು ಶುದ್ಧ ಗಾಳಿ ಧಾರಾಳವಾಗಿ ಹರಿಯುವಂತೆ ಕಿಟಕಿ-ಬಾಗಿಲುಗಳನ್ನು ತೆರೆದಿಡಬೇಕು. ಸೂರ್ಯನ ನೇರಳಾತೀತ (UV) ಕಿರಣಗಳು ನೈಸರ್ಗಿಕವಾಗಿ ಟಿಬಿ ಬ್ಯಾಕ್ಟೀರಿಯಾಗಳನ್ನು ಕೊಲ್ಲುತ್ತವೆ.
- ಸಂಪರ್ಕ ತಪಾಸಣೆ (Contact Tracing): ಮನೆಯಲ್ಲಿ ಯಾರಿಗಾದರೂ ಟಿಬಿ ದೃಢಪಟ್ಟರೆ, ಮನೆಯ ಇತರ ಎಲ್ಲಾ ಸದಸ್ಯರೂ (ಲಕ್ಷಣಗಳಿಲ್ಲದಿದ್ದರೂ) ಒಮ್ಮೆ ಆಸ್ಪತ್ರೆಗೆ ಹೋಗಿ ಟಿಬಿ ಪರೀಕ್ಷೆ ಮಾಡಿಸಿಕೊಳ್ಳುವುದು ಕಡ್ಡಾಯ.
- ಸಾರ್ವಜನಿಕ ಸ್ಥಳಗಳಲ್ಲಿ ಶಿಸ್ತು (Cough Etiquette): ಎಲ್ಲೆಂದರಲ್ಲಿ, ರಸ್ತೆಗಳಲ್ಲಿ ಉಗುಳುವ (Spitting) ಕೆಟ್ಟ ಅಭ್ಯಾಸವನ್ನು ನಿಲ್ಲಿಸಬೇಕು. ಇದರಿಂದ ಕೇವಲ ಟಿಬಿ ಮಾತ್ರವಲ್ಲ, ಅನೇಕ ಸಾಂಕ್ರಾಮಿಕ ರೋಗಗಳು ಹರಡುತ್ತವೆ.
ಕ್ಷಯರೋಗ (Tuberculosis) ಬಗ್ಗೆ- ಪದೇ ಪದೇ ಕೇಳಲಾಗುವ ಪ್ರಶ್ನೆಗಳು (FAQs)
- ಕ್ಷಯರೋಗ ವಂಶಪಾರಂಪರ್ಯವಾಗಿ ಬರುವ ಕಾಯಿಲೆಯೇ?
ಉತ್ತರ: ಇಲ್ಲ. ಟಿಬಿ ಅನುವಂಶಿಕ ಅಥವಾ ವಂಶಪಾರಂಪರ್ಯವಾಗಿ ಬರುವ ರೋಗವಲ್ಲ. ಇದು ‘ಮೈಕೋಬ್ಯಾಕ್ಟೀರಿಯಂ ಟ್ಯೂಬರ್ ಕ್ಯುಲೋಸಿಸ್’ ಎಂಬ ಬ್ಯಾಕ್ಟೀರಿಯಾದಿಂದ ಹರಡುವ ಸಾಂಕ್ರಾಮಿಕ ರೋಗ. ರೋಗಿ ಕೆಮ್ಮಿದಾಗ ಗಾಳಿಯ ಮೂಲಕ ಹರಡುತ್ತದೆಯೇ ಹೊರತು ಪೋಷಕರಿಂದ ಮಕ್ಕಳಿಗೆ ಜೀನ್ಸ್ ಮೂಲಕ ಬರುವುದಿಲ್ಲ. - ಕ್ಷಯರೋಗಿಯ ಜೊತೆ ಊಟ ಮಾಡುವುದರಿಂದ ರೋಗ ಹರಡುತ್ತದೆಯೇ?
ಉತ್ತರ: ಇಲ್ಲ. ಟಿಬಿ ಬ್ಯಾಕ್ಟೀರಿಯಾ ಕೇವಲ ಉಸಿರಾಟದ ಮೂಲಕ (ಗಾಳಿಯಿಂದ) ಹರಡುತ್ತದೆ. ರೋಗಿಯ ಜೊತೆ ಕುಳಿತು ಊಟ ಮಾಡುವುದರಿಂದ, ತಟ್ಟೆ-ಲೋಟಗಳನ್ನು ಹಂಚಿಕೊಳ್ಳುವುದರಿಂದ ಅಥವಾ ಕೈಕುಲುಕುವುದರಿಂದ ಟಿಬಿ ಹರಡುವುದಿಲ್ಲ. - ಕ್ಷಯರೋಗವನ್ನು ಸಂಪೂರ್ಣವಾಗಿ ಗುಣಪಡಿಸಬಹುದೇ?
ಉತ್ತರ: ಖಂಡಿತವಾಗಿಯೂ ಹೌದು. ವೈದ್ಯರು ಸೂಚಿಸಿದ ಅವಧಿಯವರೆಗೆ (ಸಾಮಾನ್ಯವಾಗಿ 6 ತಿಂಗಳು) ಯಾವುದೇ ದಿನ ತಪ್ಪಿಸದೆ ಸತತವಾಗಿ ಔಷಧಿ ಸೇವಿಸಿದರೆ ಟಿಬಿಯನ್ನು 100% ಗುಣಪಡಿಸಬಹುದು. - ಔಷಧಿ ತೆಗೆದುಕೊಳ್ಳಲು ಪ್ರಾರಂಭಿಸಿದ ಮೇಲೆ ಎಷ್ಟು ದಿನಗಳಲ್ಲಿ ರೋಗ ಹರಡುವುದು ನಿಲ್ಲುತ್ತದೆ?
ಉತ್ತರ: ಸಾಮಾನ್ಯವಾಗಿ ಸರಿಯಾದ ಚಿಕಿತ್ಸೆ ಪ್ರಾರಂಭಿಸಿದ 2 ರಿಂದ 3 ವಾರಗಳ ನಂತರ, ರೋಗಿಯ ದೇಹದಲ್ಲಿ ಬ್ಯಾಕ್ಟೀರಿಯಾಗಳ ಸಂಖ್ಯೆ ಕಡಿಮೆಯಾಗುತ್ತದೆ ಮತ್ತು ಅವರು ಇತರರಿಗೆ ರೋಗವನ್ನು ಹರಡುವ ಸಾಧ್ಯತೆ ಕ್ಷೀಣಿಸುತ್ತದೆ. ಆದರೂ ಮಾಸ್ಕ್ ಧರಿಸುವುದು ಸೂಕ್ತ. - ನನಗೆ ಈಗ ಆರಾಮ ಎನಿಸುತ್ತಿದೆ, ನಾನು ಔಷಧಿ ನಿಲ್ಲಿಸಬಹುದೇ?
ಉತ್ತರ: ಇಲ್ಲ ಇದು ಅತಿ ದೊಡ್ಡ ತಪ್ಪು. 2 ತಿಂಗಳು ಮಾತ್ರೆ ತಿಂದ ಮೇಲೆ ಲಕ್ಷಣಗಳು ಮಾಯವಾಗಬಹುದು, ಆದರೆ ಬ್ಯಾಕ್ಟೀರಿಯಾಗಳು ದೇಹದೊಳಗೆ ಇನ್ನೂ ಜೀವಂತವಿರುತ್ತವೆ. ಅರ್ಧಕ್ಕೆ ಚಿಕಿತ್ಸೆ ನಿಲ್ಲಿಸಿದರೆ ಬ್ಯಾಕ್ಟೀರಿಯಾಗಳು ಪ್ರಬಲವಾಗಿ ‘MDR-TB’ (ಔಷಧ ನಿರೋಧಕ ಟಿಬಿ) ಆಗಿ ಬದಲಾಗುತ್ತವೆ, ಅದನ್ನು ಗುಣಪಡಿಸುವುದು ತುಂಬಾ ಕಷ್ಟ. - ಕ್ಷಯರೋಗದ ಔಷಧಿಗಳ ಅಡ್ಡಪರಿಣಾಮಗಳೇನು?
ಉತ್ತರ: ಕೆಲವು ರೋಗಿಗಳಲ್ಲಿ ವಾಕರಿಕೆ, ಹಸಿವಿಲ್ಲದಿರುವುದು, ಅಥವಾ ಕಣ್ಣಿನ ದೃಷ್ಟಿ ಮಂಜಾಗುವುದು ಕಂಡುಬರಬಹುದು. ಮುಖ್ಯವಾಗಿ ರಿಫಾಂಪಿಸಿನ್ ಮಾತ್ರೆಯಿಂದ ಮೂತ್ರವು ಕಿತ್ತಳೆ ಬಣ್ಣಕ್ಕೆ ತಿರುಗುತ್ತದೆ, ಇದು ಸಾಮಾನ್ಯ, ಭಯಪಡಬೇಡಿ. ಯಾವುದೇ ತೀವ್ರ ತೊಂದರೆ ಕಂಡರೆ ತಕ್ಷಣ ವೈದ್ಯರನ್ನು ಸಂಪರ್ಕಿಸಿ. - ಗರ್ಭಿಣಿಯರು TB ಮಾತ್ರೆಗಳನ್ನು ತೆಗೆದುಕೊಳ್ಳಬಹುದೇ?
ಉತ್ತರ: ಹೌದು. ಗರ್ಭಿಣಿಯರಿಗೆ ಟಿಬಿ ಇದ್ದರೆ ಅದು ತಾಯಿ ಮತ್ತು ಮಗು ಇಬ್ಬರಿಗೂ ಅಪಾಯಕಾರಿ. ವೈದ್ಯರ ಸಲಹೆಯಂತೆ ಗರ್ಭಾವಸ್ಥೆಯಲ್ಲೂ ಸುರಕ್ಷಿತವಾಗಿ ಟಿಬಿ ಚಿಕಿತ್ಸೆ ಪಡೆಯಬಹುದು. - ಬಿಸಿಜಿ (BCG) ಲಸಿಕೆ ಹಾಕಿಸಿಕೊಂಡವರಿಗೂ ಕ್ಷಯರೋಗ ಬರುತ್ತದೆಯೇ?
ಉತ್ತರ: ಬಿಸಿಜಿ ಲಸಿಕೆಯು ಮಕ್ಕಳಲ್ಲಿ ಬರುವ ತೀವ್ರ ಸ್ವರೂಪದ ಟಿಬಿ (ಮೆದುಳಿನ ಟಿಬಿ ಇತ್ಯಾದಿ) ತಡೆಯುತ್ತದೆ. ಆದರೆ ಇದು ದೊಡ್ಡವರಾದ ಮೇಲೆ ಶ್ವಾಸಕೋಶದ ಟಿಬಿ ಬರುವುದನ್ನು ಸಂಪೂರ್ಣವಾಗಿ ತಡೆಯಲಾರದು. ಆದ್ದರಿಂದ ಲಕ್ಷಣಗಳು ಕಂಡರೆ ಪರೀಕ್ಷೆ ಮಾಡಿಸಿಕೊಳ್ಳುವುದು ಅಗತ್ಯ. - ಕ್ಷಯರೋಗಿಗಳಿಗೆ ಸರ್ಕಾರದಿಂದ ಏನು ಸಹಾಯ ಸಿಗುತ್ತದೆ?
ಉತ್ತರ: ಎಲ್ಲಾ ಸರ್ಕಾರಿ ಆಸ್ಪತ್ರೆಗಳಲ್ಲಿ ಉಚಿತ ಪರೀಕ್ಷೆ ಮತ್ತು ಔಷಧಿ,
ನಿಕ್ಷಯ ಪೋಷಣಾ ಯೋಜನೆ: ಚಿಕಿತ್ಸೆ ಪಡೆಯುವ ರೋಗಿಗೆ ಪೌಷ್ಟಿಕ ಆಹಾರಕ್ಕಾಗಿ ಪ್ರತಿ ತಿಂಗಳು ₹500/- ನೇರವಾಗಿ ಬ್ಯಾಂಕ್ ಖಾತೆಗೆ ಜಮೆಯಾಗುತ್ತದೆ.
ಮೂಲ ದತ್ತಾಂಶ ಮತ್ತು ಉಲ್ಲೇಖಗಳು (Source Data & References)
ಈ ಲೇಖನದಲ್ಲಿರುವ ವೈದ್ಯಕೀಯ ಮಾಹಿತಿ ಮತ್ತು ಮಾರ್ಗಸೂಚಿಗಳನ್ನು ವಿಶ್ವಾಸಾರ್ಹ ಆರೋಗ್ಯ ಸಂಸ್ಥೆಗಳ ದತ್ತಾಂಶದ ಆಧಾರದ ಮೇಲೆ ಸಿದ್ಧಪಡಿಸಲಾಗಿದೆ:
- ವಿಶ್ವ ಆರೋಗ್ಯ ಸಂಸ್ಥೆ (WHO): ಕ್ಷಯರೋಗದ ಜಾಗತಿಕ ವರದಿಗಳು ಮತ್ತು ಚಿಕಿತ್ಸಾ ಮಾರ್ಗಸೂಚಿಗಳು.
- ಭಾರತ ಸರ್ಕಾರದ ಆರೋಗ್ಯ ಮತ್ತು ಕುಟುಂಬ ಕಲ್ಯಾಣ ಸಚಿವಾಲಯ (MoHFW): ಕ್ಷಯರೋಗದ ಕುರಿತಾದ ನೀತಿಗಳು.
- ರಾಷ್ಟ್ರೀಯ ಕ್ಷಯರೋಗ ನಿರ್ಮೂಲನಾ ಕಾರ್ಯಕ್ರಮ (NTEP – National Tuberculosis Elimination Programme): ಭಾರತದಲ್ಲಿ ಟಿಬಿ ಪರೀಕ್ಷೆ (CBNAAT), DOTS ಚಿಕಿತ್ಸೆ ಮತ್ತು ನಿಕ್ಷಯ (Ni-kshay) ಪೋರ್ಟಲ್ ಮಾಹಿತಿಗಳು.
- Official Link – tbcindia.mohfw.gov.in
ತೀರ್ಮಾನ (Conclusion)
ಕ್ಷಯರೋಗವು (TB) ಅಂಟುವ ಕಳಂಕದ ಕಾಯಿಲೆಯಲ್ಲ, ಮತ್ತು ಅದಕ್ಕೆ ಹೆದರುವ ಅಗತ್ಯವಿಲ್ಲ. ವಿಜ್ಞಾನ ಮತ್ತು ವೈದ್ಯಕೀಯ ಕ್ಷೇತ್ರವು ಈಗ ಬಹಳ ಮುಂದುವರಿದಿದ್ದು, ಟಿಬಿಗೆ ಅತ್ಯುತ್ತಮ, ಪರಿಣಾಮಕಾರಿ ಮತ್ತು ಸಂಪೂರ್ಣ ಉಚಿತ ಚಿಕಿತ್ಸೆಗಳು ನಮ್ಮ ದೇಶದಲ್ಲಿ ಲಭ್ಯವಿವೆ.
ಟಿಬಿ ಮುಕ್ತ ಭಾರತ (TB Mukt Bharat) ಅಭಿಯಾನದ ಯಶಸ್ಸಿಗೆ ಕೇವಲ ಸರ್ಕಾರ ಅಥವಾ ವೈದ್ಯರು ಮಾತ್ರವಲ್ಲ, ಪ್ರತಿಯೊಬ್ಬ ನಾಗರಿಕನ ಅರಿವು ಮತ್ತು ಸಹಕಾರ ಮುಖ್ಯ. ರೋಗವನ್ನು ಮುಚ್ಚಿಡುವುದರಿಂದ ಅದು ಮತ್ತಷ್ಟು ಉಲ್ಬಣಗೊಳ್ಳುತ್ತದೆ. ನಿಮಗೆ ಅಥವಾ ನಿಮ್ಮ ಪರಿಚಯದವರಿಗೆ ಎರಡು ವಾರಕ್ಕಿಂತ ಹೆಚ್ಚು ಕೆಮ್ಮು ಇದ್ದರೆ, ನಿರ್ಲಕ್ಷ್ಯ ಮಾಡದೆ ತಕ್ಷಣವೇ ಪರೀಕ್ಷೆ ಮಾಡಿಸಿಕೊಳ್ಳಿ. ಸರಿಯಾದ ಸಮಯದಲ್ಲಿ ಪತ್ತೆಯಾಗಿ, ನಿರಂತರ ಔಷಧಿ ಸೇವಿಸಿದರೆ, ಟಿಬಿಯನ್ನು ಬೇರುಸಹಿತ ಕಿತ್ತುಹಾಕಬಹುದು.
Medical Disclaimer
ಈ ಲೇಖನದಲ್ಲಿ ಒದಗಿಸಲಾದ ಮಾಹಿತಿಯು ಕೇವಲ ಶೈಕ್ಷಣಿಕ, ಜಾಗೃತಿ ಮತ್ತು ಮಾಹಿತಿ ಉದ್ದೇಶಗಳಿಗಾಗಿ ಮಾತ್ರ. ಇದು ಯಾವುದೇ ವೃತ್ತಿಪರ ವೈದ್ಯಕೀಯ ಸಲಹೆ, ರೋಗನಿರ್ಣಯ ಅಥವಾ ಚಿಕಿತ್ಸೆಗೆ ಪರ್ಯಾಯವಲ್ಲ. ನಿಮಗೆ ಅಥವಾ ನಿಮ್ಮ ಕುಟುಂಬದವರಿಗೆ ಕ್ಷಯರೋಗದ (TB) ಯಾವುದೇ ಲಕ್ಷಣಗಳು ಕಂಡುಬಂದರೆ, ದಯವಿಟ್ಟು ಅಂತರ್ಜಾಲದ ಮಾಹಿತಿಯನ್ನು ಮಾತ್ರ ನೆಚ್ಚಿಕೊಳ್ಳದೆ, ತಕ್ಷಣವೇ ಅರ್ಹ ವೈದ್ಯರನ್ನು ಅಥವಾ ಹತ್ತಿರದ ಸರ್ಕಾರಿ ಆಸ್ಪತ್ರೆಯನ್ನು (DOTS ಕೇಂದ್ರ) ಭೇಟಿ ಮಾಡಿ. ಸರಿಯಾದ ವೈದ್ಯಕೀಯ ತಪಾಸಣೆಯಿಲ್ಲದೆ ಯಾವುದೇ ಔಷಧಿಗಳನ್ನು ತೆಗೆದುಕೊಳ್ಳಬಾರದು.
